Гиперхолестеринемия
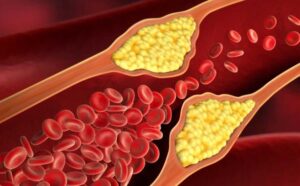
Гиперхолестеринемия – это состояние, при котором в крови повышен уровень холестерина (более 5 ммоль/л). Патология увеличивает риск сердечно-сосудистых заболеваний и атеросклероза, поэтому требует своевременного лечения.
В группе риска по гиперхолестеринемии – пациенты с ожирением, малоподвижным образом жизни, люди с отягощенной наследственностью.
Причины, которые способствуют развитию гиперхолестеринемии, условно можно разделить на первичные и вторичные. В первом случае, речь идет о наследственных (семейных) формах.
Среди вторичных причин можно выделить следующие:
- наличие основного заболевания, которое приводит к повышению уровня холестерина (гипотиреоз, сахарный диабет, другие эндокринные нарушения). При коррекции основного заболевания, уровни холестерина стабилизируются;
- беременность (после родов, как правило, холестерин приходит в норму);
- прием некоторых лекарственных средств (например, глюкокортикостероидов, гормональных контрацептивов, бета- адреноблокаторов).
Помимо этого, есть ряд факторов риска, которые могут способствовать развитию гиперхолестеринемии. Это курение (чем раньше человек начинает курить, тем быстрее происходят патологические изменения), избыточное потребление продуктов богатых животными и рафинированными жирами, лишний вес и ожирение, низкая физическая активность.
Основная задача в лечении гиперхолестеринемии — предотвратить серьёзные осложнения или, по крайней мере, снизить их риск. Достигается это через промежуточную цель — коррекцию уровня холестерина в крови, а также путём воздействия на другие известные факторы риска атеросклероза.
При нормализации содержания холестерина в крови и при длительном поддержании его концентрации в оптимальном диапазоне происходит постепенное снижение риска инфаркта миокарда, инсульта, смерти от сердечно-сосудистых причин. Поэтому так важно поддерживать оптимальную концентрацию холестерина в крови (прежде всего, «плохого») в течение как можно более длительного времени, в идеале — пожизненно.
Конечно, во многих случаях изменения одного только образа жизни для этого не хватает, тем более, что мало у кого, получается, поддерживать здоровый образ жизни в течение длительного времени — слишком много соблазнов подстерегает на этом пути.
При высоком риске сердечно-сосудистых осложнений лекарства, снижающие уровень «плохого» холестерина, должны быть назначены обязательно, независимо от настроя пациента по оздоровлению своего образа жизни.
В настоящее время в кардиологии отказались от понятия «нормальный уровень холестерина«. Вместо этого используют термин «оптимальный уровень холестерина«, а каким он будет, зависит от суммарного сердечно-сосудистого риска.
Если же за гиперхолестеринемией стоит генетическая «поломка», то изменения образа жизни (характер питания, двигательная активность, отказ от курения) лишь в ограниченной степени смогут улучшить биохимический состав крови, поэтому к дополнительному назначению медикаментозной терапии приходится прибегать практически всегда.
Профилактика
Основные профилактические меры состоят в том, чтобы сбалансировать свой рацион, изменить пищевые привычки, отказаться от вредных пристрастий, увеличить физическую активность и, как результат, снизить не только массу тела, но и уровень холестерина. Если говорить предметно, то:
- необходимо включить в рацион больше продуктов растительного происхождения с большим содержанием клетчатки и исключить по максимуму (совсем убирать нельзя ни в коем случае) жирные продукты – мясо, молоко, масла;
- при наличии избыточной массы тела необходимо вернуть норму с учетом возраста и типа сложения. Сброс массы на 10 % уже дает положительную динамику;
- увеличить физическую активность вплоть до того, чтобы каждый день быстро ходить или выполнять упражнения не менее 30–40 минут ежедневно;
- отказаться от курения.
При наличии провоцирующих факторов необходимо вычислить оптимальный уровень холестерина и регулярно контролировать его для принятия своевременных действий. В противном случае гиперхолестеринемия приведет к развитию сердечно-сосудистых заболеваний с последствиями различной степени тяжести.
Врач-кардиолог ГУЗ «Городская поликлиника №1 г. Гродно» Рудник Н.И.
